15 октября- Всемирный день борьбы с раком груди
Профилактика рака молочной железы, факторы риска, симптомы, диагностика, лечение.
Рак молочной железы — самое распространенное злокачественное новообразование у женщин. Это также самая частая причина смерти от рака (14,1%) среди женщин.
Заболеваемость начинает значительно возрастать в возрасте 35-39 лет. Наиболее динамичный рост заболеваемости раком груди наблюдается особенно после 40 лет. С другой стороны, наибольшая заболеваемость встречается у женщин старше 50 лет, достигая максимальных показателей в возрасте около 60 лет.
Этиология рака молочной железы
Многочисленные исследования указывают на эндокринные нарушения как на существенную причину патологии молочной железы. Вероятно, они ответственны за развитие доброкачественных образований и играют значительную роль в формировании и развитии рака груди.
Фактором, подтверждающим влияние эндокринной функции яичников на возникновение рака груди, является то, что частота этого новообразования у женщин в 100 раз выше, чем у мужчин, а также появление рака груди после полового созревания и его отсутствие у женщин с дисгенезией гонад.
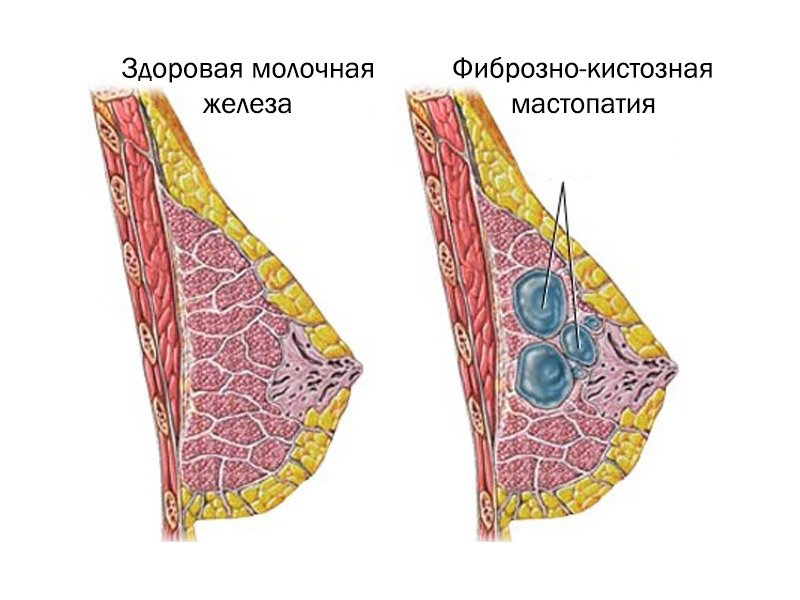
Среди патологических изменений, развивающихся в молочной железе, 80% — это доброкачественные изменения, остальные 20% — злокачественные опухоли.
Почти 50% женщин страдают доброкачественными заболеваниями груди. Около половины всех доброкачественных заболеваний груди — это так называемые мастопатии или фиброзно-кистозная дегенерация (дисплазия). Они возникают в основном после 40 лет, и их частота увеличивается с возрастом.
Гистологически термин фиброзно-кистозная дисплазия охватывает многие изменения, такие как:
- фиброз;
- увеличение количества желез (аденоз);
- разрастание эпителия (эпителиоз);
- кисты (кисты);
- экстазия протоков.
Клиническая картина всех этих форм схожа, но риск злокачественной трансформации различен. Среди них только атипичная протоковая и атипичная лобулярная гиперплазия (атипичная протоковая) считается предраковым состоянием, при котором риск рака груди в пять раз выше, чем в популяции здоровых женщин.
Другие доброкачественные образования, развивающиеся в молочной железе, включают: фиброаденомы, кисты, листовые опухоли, расширение выходных протоков, фиброзирующий эндометриоз, внутрипротоковые папилломы или циклическую масталгию и узелки, которые являются наиболее частой причиной того, что женщины приходят на обследование.
Рак составляет примерно 98% злокачественных новообразований молочной железы. Чаще всего они развиваются из эпителия выходных протоков (протоковые карциномы), реже из эпителиальных структур долек (дольчатые карциномы). Протоковые карциномы составляют большинство, то есть около 70% инвазивного рака груди. Также существует несколько гистологических типов рака груди с лучшим прогнозом. К ним относятся: тубулярная карцинома, крибриформная карцинома, медуллярная карцинома, муцинозная карцинома.
В некоторых европейских странах чуть более 40% женщин с раком груди имеют шанс на 5-летнюю выживаемость. В нашей стране все большее значение приобретает проблема как первичной, так и вторичной профилактики.
Первичная профилактика рака груди
В основе мероприятий, проводимых в рамках первичной профилактики, направленных на снижение заболеваемости раком груди, среди прочего, является знание факторов, повышающих риск развития этого рака, и методов их эффективного устранения.
Продолжительность воздействия на молочные железы гормонов яичников считается одним из наиболее важных и, возможно, наиболее важным из всех известных факторов, повышающих риск развития этого рака. Продление воздействия эстрогенов на молочные железы может быть естественным, в результате ранней первой и поздней последней менструации, или может быть вызвано использованием контрацептивов в постменопаузе или заместительной гормональной терапии.
Важные факторы риска:
- Естественные гормоны. Риск развития рака груди в три раза выше у женщин, у которых первые месячные начались до 11 лет, по сравнению с женщинами, у которых первые месячные начались поздно, после 16 лет. Также считается, что поздняя менопауза после 55 лет вдвое увеличивает риск развития заболевания по сравнению с женщинами, у которых менопауза началась до 45 лет.
- Гормональное лечение. Большинство исследований показывают, что оральные контрацептивы не повышают риск рака груди, за исключением женщин, которые никогда не рожали. Среди них риск явно увеличивается после 4 лет приема противозачаточных средств. С другой стороны, использование эстрогенов для лечения симптомов вспышек менопаузы в течение 10-15 лет увеличивает риск на 30-40% и тем выше, чем старше женщины, принимающие гормоны.
- Лишний вес. Ожирение, особенно у женщин старшего возраста (после менопаузы), показывает положительную корреляцию с заболеваемостью раком груди. Некоторые исследователи предположили, что не только ожирение важнее распределения жира. Только избыток жировой ткани в брюшной стенке связан с увеличением заболеваемости раком груди.
- Диета. Результаты исследований влияния диеты на повышенный риск рака груди не совсем ясны. Предполагается, что только в предменопаузальном периоде чрезмерное потребление общих жиров в рационе может быть связано с повышенным риском развития этого рака.
- Алкоголь. Увеличивает риск развития рака груди, воздействуя на эндокринные железы, особенно на гипоталамо-гипофизарную систему, и изменяя метаболизм эстрогенов в печени. Метаанализ проведенных к настоящему времени исследований указывает на возможность увеличения риска развития заболевания до 50-70% при средней суточной дозе этанола 24 г.
- Беременность. У женщин, которые не рожали или поздно родили после 30 лет, риск развития заболевания в 2 раза выше по сравнению с женщинами, у которых первая беременность была до 20 лет.
- Ионизирующее излучение. Важно как фактор риска, особенно у молодых девушек. Избыточное воздействие удваивает риск развития болезни. Повышенный на 30-40% риск развития рака груди также наблюдается у женщин, страдающих раком эндометрия или яичников.
- Наследственность. Риск развития заболевания в два раза выше у женщин, чьи родственники первой степени (мать, сестра, дочь) заболели раком груди до 50 лет, и даже в три раза выше, если этим раком болеют более одного родственника в семье.
Для женщин с наследственным раком характерны: молодой возраст начала, обычно до наступления менопаузы, более частое развитие двустороннего рака и, вместе с раком груди, других видов рака.
С другой стороны, большая физическая активность и диета, богатая овощами и фруктами (бета-каротин, витамин С, клетчатка), снижают риск развития рака груди.
Примерно 55% случаев рака груди могут быть связаны с общеизвестными факторами риска, но, к сожалению, мы не имеем существенного влияния на большинство из них.
К сожалению, до сих пор существуют неизвестные факторы, которые значительно и повсеместно увеличивают риск рака груди, устранение которых может значительно изменить заболеваемость этим раком. Поэтому мероприятия, проводимые в рамках вторичной профилактики, целью которой является как можно более ранняя диагностика и, следовательно, эффективное и менее разрушительное лечение рака груди, имеют особое значение.
Ранняя диагностика рака груди у женщины зависит в первую очередь от нее самой. Именно она решает, когда и по поводу каких недугов обратиться к врачу. Следовательно, важно распространять санитарное просвещение в широком смысле, развивать у женщин привычку к самоконтролю груди и предоставлять им необходимые знания о ранних симптомах этого рака.
Самостоятельное обследование груди должно быть частью периодического обследования состояния груди, включая осмотр у гинеколога имаммолога, УЗИ женщинам до 40 лет имаммографию у женщин старше 40 лет.
Известно, что рак обнаруживают раньше, чем при отсутствии каких-либо скрининговых тестов. Самообследование следует проводить на регулярной основе, предпочтительно ежемесячно.
Женская грудь меняется с течением времени. На изменения в груди влияют такие факторы, как возраст, месячный менструальный цикл, беременность, кормление грудью, оральные контрацептивы или другие гормональные препараты, а также менопауза.
Молочные железы состоят из протоков, долей, фиброзной и жировой ткани, под которыми находятся мышцы и кости (ребра). Поэтому можно почувствовать в них много шишек и уплотнений, что нормально. Поэтому женщина должна выучить «структуру своей груди наизусть». Следует рассматривать любое новое, ранее не установленное изменение как тревожный симптом, требующий медицинской помощи.
Известно, что дополнительные болезненные образования могут появиться до или во время менструации из-за накопления избыточной жидкости в тканях. Поэтому у менструирующих женщин обследование груди следует проводить через 2-3 дня после менструации.
Напротив, у женщин в постменопаузе в любое время, регулярно один раз в месяц. при необходимости обращения к врачу следует лечить любое новое, ранее не проверенное образование.
Обследование груди у гинеколога-маммолога
Независимо от самообследования осмотр груди у женщин должен проводить и гинеколог. Полная оценка молочных желез включает клиническое обследование, визуализационные тесты (маммография, УЗИ).
Клиническое обследование груди состоит из осмотра на глаз и на ощупь. Врач всегда начинает медицинский осмотр с осмотра груди. Специалист проводит сравнительную оценку, поэтому должны быть обнажены обе груди, пациентка раздевается до пояса.
- Врач оценивает форму и очертания груди, обращает внимание на кожные аномалии, такие как припухлость и впадины, покраснение, изменение цвета, изъязвления. Определяет симметрию и внешний вид груди и сосков.
- Затем приступает к пальпации. Важно обследовать всю грудь, уделяя особое внимание области между грудью и подмышкой. Также тщательно исследуются подмышечная впадина и шейно-надключичная область.
Маммолог начинает обследование с осмотра груди пациентки, сидящей перед ним, положив руки на бедра. а затем снова исследует грудь, попросив пациентку скрестить руки над головой. Также полезен осмотр в положении лежа на спине, особенно в этом положении легче оценить нижние квадранты груди.
Дифференцировать изменения, выявленные при физикальном обследовании, чрезвычайно сложно, и ошибка клинической оценки может быть значительной. Тем не менее, есть некоторые характерные симптомы, которые могут указывать на раковую природу обнаруженного поражения груди. Это может быть изменение формы груди, вызванное растущей в ней опухолью, асимметрией соска, симптомом апельсиновой корки, втянутым соском или наличием язвы на коже.
Некоторые особенности опухоли также могут указывать на ее злокачественную природу.
- безболезненность;
- значительное увеличение консистенции, без четкого отделения от окружающих тканей (в отличие, например, от кист);
- иммобилизация, вызванная инфильтрацией тканей, например, симптом «захвата» кожи над опухолью или ее отсутствия смещения относительно грудной стенки.
Это симптомы, указывающие на сильное локальное распространение опухоли. Обратите внимание на появление выделений из сосков. Наличие кровянистых выделений может быть признаком папилломы груди.
Клиническая оценка может быть дополнена дополнительными тестами.
- Когда узелок обнаруживается у молодой женщины в возрасте до 35 лет, предпочтительным методом обследования является ультразвуковое исследование (УЗИ).
- Женщинам старше 50 лет делают маммографию, даже если мы не обнаруживаем никаких изменений при физикальном обследовании.
Следует помнить, что отрицательный результат маммографии не исключает наличия рака, а изменения, ощутимые при физикальном обследовании, могут не быть видны на маммограмме. Следовательно, интерпретация результатов маммографии всегда должна быть связана с клинической оценкой.
Окончательный диагноз поражения груди должен основываться на согласованности оценок всеми тремя методами: клиническим осмотром, визуализацией (маммография или УЗИ) и биопсией (тонкая игла или стержневая игла). Если один из трех используемых методов невозможен, следует выполнить открытую биопсию.
Ситуация несколько иная в случае клинически неопределяемых изменений. Если при физикальном обследовании не обнаружено никаких изменений, диагноз ставится на основании визуализационных тестов: маммографии и УЗИ.
Если поражение узловое, выполняется прицельная биопсия под контролем УЗИ или маммографии. стереотаксическая биопсия. Следует помнить, что примерно 1 из 20 биопсий тонкой иглой не подтверждает рак, несмотря на наличие так называемого ложноотрицательного теста. В таких ситуациях следует повторить ВАС или провести открытую биопсию.
Каждой женщине с подозрением на злокачественное новообразование в груди или диагностированным новообразованием необходимо сделать рентген грудной клетки, УЗИ брюшной полости и гинекологический осмотр.
На более высоких стадиях рака следует проводить сцинтиграфию костей и даже прицельную рентгенографию, чтобы исключить наличие отдаленных метастазов.
Клиническое развитие опухоли оценивается в соответствии с обычно используемой системой TNM, в которой тщательно оцениваются первичная опухоль (T), регионарные лимфатические узлы (N) и отдаленные метастазы (M). Наличие отдаленных метастазов автоматически квалифицирует пациента к IV (высшей) стадии заболевания, независимо от признаков T и N, и является крайне плохим прогностическим фактором.
Следует подчеркнуть, что наличие метастазов в надключичных лимфатических узлах на стороне опухоли классифицируется как отдаленное метастазирование рака груди.
Основным методом ранней диагностики рака груди или скрининга является рентгеновская маммография. Это основной метод выявления клинически бессимптомного рака груди. По оценкам, 30% случаев рака груди, диагностированных при скрининге, клинически бессимптомны, то есть не обнаруживаются при физикальном обследовании.
Маммографический скрининг был введен в начале 1960-х годов и сейчас является широко признанным методом скрининга в мире. 70-80% раковых заболеваний, обнаруженных во время скрининга, являются раками с хорошим прогнозом и возможностью применения менее разрушительного лечения.
Риск рецидива или смерти от заболевания увеличивается с увеличением диаметра опухоли.
- В опухолях диаметром менее 0,5 см вероятность 5-летнего выживания составляет 96%.
- Для пациентов с опухолями более 5 см в диаметре вероятность 5-летнего выживания составляет всего 63%.
В 1990-е годы шли жаркие дискуссии о возрасте женщин, которые должны быть включены в программу скрининга. Изначально маммографическое обследование рекомендовалось женщинам старше 50 лет. С 1995 г. отмечаются преимущества проведения исследований в группе женщин до 50 лет.
Американская ассоциация рака в 1997 г. рекомендовала обследовать женщин старше 40 лет. Однако следует подчеркнуть, что маммографическое обследование женщин до 50 лет более чем в 5 раз дороже, чем женщин в возрасте 50–69 лет.
Чувствительность маммографии при обнаружении клинически бессимптомных поражений оценивается более чем в 90%, но специфичность этого метода явно ниже. Это привело к развитию методов, поддерживающих маммографию, из которых ультрасономаммография является наиболее важной.
Это также наиболее субъективный метод, поэтому условием его достоверности является опыт врача. Особенно полезно выполнять прицельную биопсию под контролем УЗИ в случае клинически бессимптомных поражений, обнаруживаемых только рентгенологически, которые примерно в 8% видны на УЗИ.
Способ лечения рака груди зависит не только от стадии, морфологических особенностей и степени дифференцировки новообразования, но и от общего состояния, гормонального статуса, сосуществования других заболеваний и возраста пациентки.
Прогностическое значение возраста больных раком груди является спорным вопросом, тем не менее, недавние исследования показывают, что среди женщин в пременопаузе прогноз хуже у пациенток до 35 лет. Молодой возраст является фактором плохого прогноза, независимо от размера опухоли, состояния лимфатических узлов, гистопатологической степени злокачественности. В настоящее время радикальное лечение рака груди предполагает сочетание хирургического вмешательства, химиотерапии, лучевой терапии и гормональной терапии.
Поэтому следует особо подчеркнуть большое значение ранней диагностики рака груди, который является единственным шансом на постоянное излечение для женщин, страдающих этим раком.
Помните: здоровый образ жизни, рання диагностика и своевременно начатое лечение- залог сохранения не только вашей красоты, здоровья, но и жизни!
